「健康診断でPSAが高めと言われた」
「前立腺が大きいと指摘された」
——そんな経験をお持ちの方は少なくないのではないでしょうか。
しかし、前立腺肥大症と前立腺がんの違いを正しく理解できている方はまだまだ少ないのが現状です。
この2つは名前が似ていますが、発生する原因も場所も、治療の考え方もまったく別の病気です。
症状だけで自己判断することには危険が伴います。
本記事では、前立腺肥大症と前立腺がんの違いを、原因・症状・検査・治療の順に医師の立場からわかりやすく解説します。
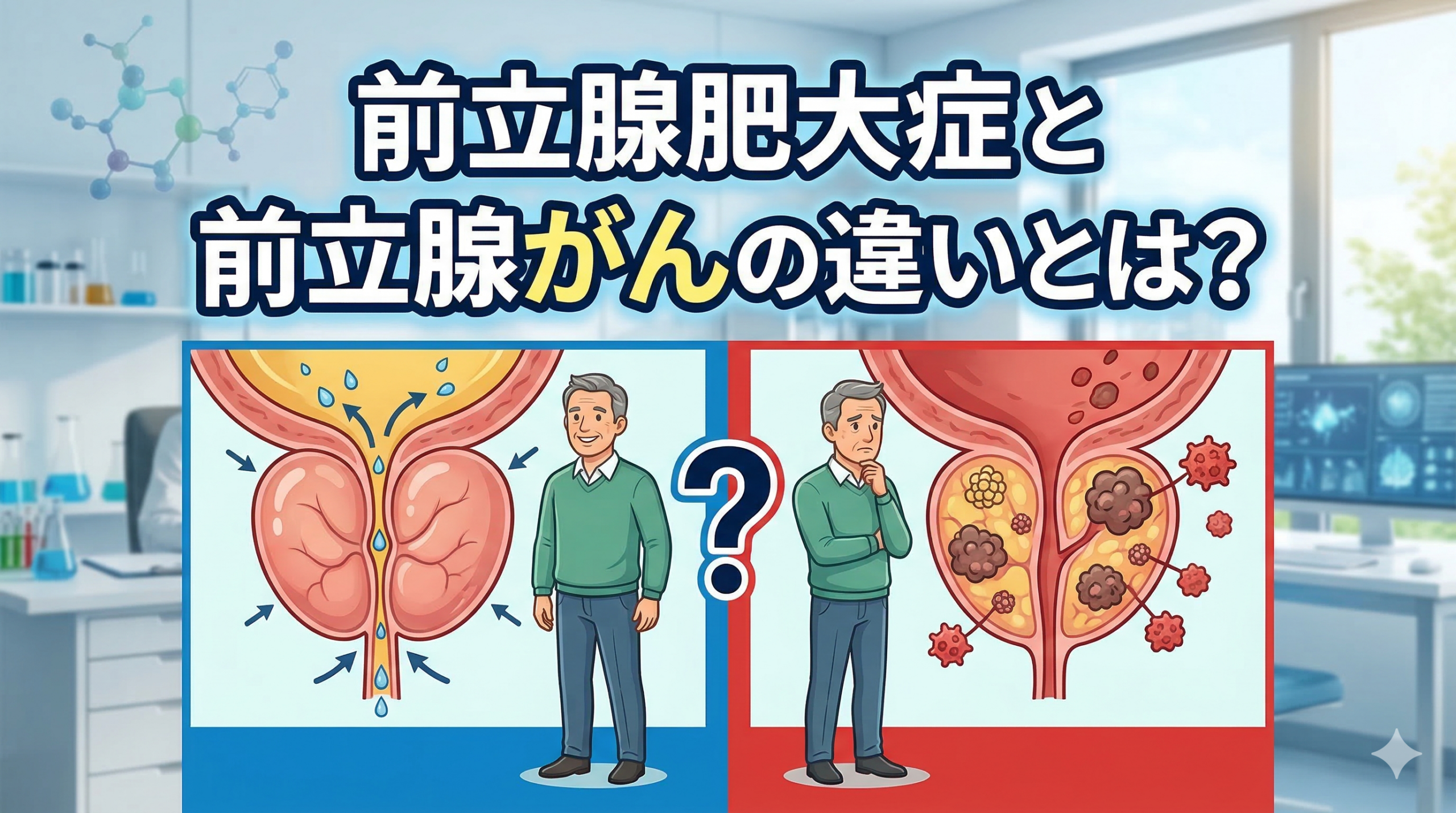
前立腺とはどんな臓器か
前立腺は、膀胱のすぐ下に位置するちょうど栗の実ほどの大きさの臓器で、男性にのみ存在します。
精液の一部を分泌する機能を持ち、尿道をぐるりと取り囲むように存在しているのが特徴です。
この「尿道を囲んでいる」という構造が、後述する肥大症の症状と深く関係しています。
前立腺は若いころにはほとんど問題になりませんが、加齢とともにトラブルが出やすくなる臓器です。
その代表的なトラブルが、前立腺肥大症と前立腺がんです。
前立腺肥大症とは
前立腺肥大症の原因
前立腺肥大症とは、前立腺の内側の部分(内腺)が加齢とともに徐々に大きくなる、良性の変化です。
悪性腫瘍(がん)ではなく、将来的にがんに変化することもありません。
主な原因は加齢と男性ホルモン(アンドロゲン)の影響と考えられており、細胞レベルでの組織学的な肥大は「70代男性の約80%、80代男性の約90%」に認められるとされています。
自覚症状を伴い、受診が必要になる方はそのうちの一部ですが、60代以降から急増する傾向があります。
ある意味では「男性なら誰でも起こりうる変化」ともいえます。
前立腺肥大症の症状
前立腺が肥大すると、尿道が圧迫されて排尿に関するさまざまな症状があらわれます。
代表的なものは以下のとおりです。
- 尿の勢いが弱くなる、出にくくなる
- 排尿に時間がかかる
- 排尿後も残尿感がある
- 夜中に何度もトイレに起きる(夜間頻尿)
- 急に強い尿意を感じる(尿意切迫感)
これらの症状はゆっくりと進行するため、「歳のせいだ」と思って放置してしまう方が多くいます。
しかし、悪化すると膀胱の機能そのものが低下したり、「尿閉(膀胱に尿が溜まっているのに自力では全く排出できない状態)」という深刻な状態に至ることもあります。
症状が軽いうちに受診することが重要です。
前立腺がんとは
前立腺がんの原因と特徴
前立腺がんは、前立腺の細胞が悪性化した腫瘍です。
肥大症とは異なり、前立腺の「外側の部分(外腺)」から発生することが多く、発生する場所がそもそも違います。
日本における前立腺がんの罹患数は年間約9万人以上にのぼり、男性のがんの中で最も多い疾患となっています。
前立腺がんの症状
前立腺がんの最大の特徴は、初期にはほとんど症状が出ないことです。がんが小さいうちは日常生活にまったく支障がないケースも珍しくありません。
進行して腫瘍が大きくなると排尿障害があらわれ、さらに骨などへ転移した場合には腰や骨の痛み、全身の倦怠感なども生じます。
しかし、ステージI〜IIIで発見できれば5年生存率は90%以上という非常に高い数値が報告されています。
早期発見できれば、治せる可能性が非常に高い病気です。
前立腺肥大症と前立腺がんの症状の違い
2つの疾患の症状を比較すると、以下のようになります。
| 前立腺肥大症 | 前立腺がん | |
|---|---|---|
| 発生部位 | 内腺(内側) | 外腺(外側)が多い |
| 性質 | 良性 | 悪性 |
| 初期症状 | 排尿障害が出やすい | ほぼ無症状 |
| 排尿障害 | あり | 進行すると出ることがある |
| 生命への影響 | 直接的には低い | 転移すると高い |
| PSAへの影響 | 上昇することがある | 上昇することが多い |
ここで重要な点があります。
尿の勢いが落ちた、夜中にトイレに何度も起きる、残尿感がある
——こうした症状はどちらの疾患でも起こりうるものです。
「尿の出が悪いだけだから肥大症だろう」「症状がないから問題ない」という自己判断は非常に危険です。
症状の有無だけで判断しようとすると、前立腺がんを見逃す可能性があります。
前立腺肥大症はがんになるのか
「前立腺肥大症を放っておくとがんになるのでは?」と心配される方が多くいますが、これは誤りです。
前立腺肥大症が前立腺がんに変化することはありません。
内腺と外腺という発生部位が異なるうえ、細胞レベルの変化のしくみも別物です。
肥大症はあくまで良性の変化であり、がんとはまったく別のプロセスで発生します。
ただし、同じ前立腺の中に肥大症とがんが同時に存在することはあります。
これは一方がもう一方を引き起こすのではなく、同じ臓器に別々の問題が並行して起きている状態です。
つまり、「前立腺肥大症があるからがんの心配はない」とはいえません。
肥大症の診断を受けている方も、定期的なPSA検査を継続することが大切です。
検査でどう判別するのか
症状だけでは前立腺肥大症と前立腺がんを区別できないため、検査による確認が必要です。
共通して行われる検査
問診・直腸診:
医師が指を直腸に挿入し、前立腺の硬さや形を直接確認します。
前立腺がんでは硬いしこりが触れることがあり、重要な診断の手がかりになります。
前立腺がんの診断に重要な検査
PSA検査(前立腺特異抗原検査):
血液を採取するだけで行える、体への負担がほとんどない検査です。前立腺に異常が生じているときに血液中の数値が上昇します。
ただし、PSAの数値が高い=がんが確定したわけではありません。
前立腺肥大症や炎症でも上昇することがあり、逆にPSAが正常範囲内でも前立腺がんが見つかるケースもあります。
PSAはあくまで「精密検査が必要かどうかの目安」として使われます。
MRI検査:
PSAが高めの場合に、前立腺の内部を詳しく画像で確認します。
前立腺生検:
針を使って前立腺の組織を少量採取し、病理医が細胞レベルでがんの有無を調べる検査です。
前立腺がんの確定診断に欠かせない最も確実な方法です。
前立腺肥大症の診断に使われる検査
- 尿流測定:排尿時の尿の勢いや量を測定します
- 残尿測定:排尿後に膀胱に残っている尿の量を超音波で確認します
- 経直腸超音波検査:前立腺の大きさを正確に計測します
治療法の違い
前立腺肥大症の治療
症状が軽い場合は、まず生活習慣の見直しと経過観察から始めます。
生活習慣での対策:
- カフェイン・アルコールを控える
- 就寝前の水分摂取を減らす
- 適度な運動を習慣化する
薬物療法:症状が進んだ場合に用いられる主な薬剤は以下のとおりです。
| 薬剤の種類 | 代表的な薬剤名 | 主な働き |
|---|---|---|
| α1ブロッカー | タムスロシン、シロドシン | 尿道を広げて排尿を楽にする |
| PDE5阻害薬 | タダラフィル | 前立腺の血流を改善する |
| 5α還元酵素阻害薬 | デュタステリド | 前立腺そのものを縮小させる |
手術療法:
薬物療法で改善しない場合や、尿閉を繰り返す場合に検討します。
尿道から内視鏡を挿入し肥大した組織を除去する手術が代表的で、近年はレーザー焼灼術や水蒸気による組織蒸散術といった低侵襲な手術も普及しています。
前立腺がんの治療
前立腺がんの治療は、がんの進行度・悪性度・年齢・全身状態を総合的に判断して決定されます。
アクティブサーベイランス(監視療法):
早期の低リスクがんに選択されることがあります。定期的なPSA検査や再生検でがんの状態を継続的に監視します。
前立腺全摘除術:
がんを根本的に取り除くことを目指す外科的切除。腹腔鏡やロボット支援手術が普及しています。
放射線療法:
体の外から放射線を照射する外照射や、前立腺に放射線源を埋め込む小線源療法があります。
ホルモン療法(内分泌療法):
男性ホルモンの働きを抑制し、前立腺がんの増殖を抑える治療法。進行がんや転移がある場合の標準的な治療です。
治療法の選択に正解は一つではありません。
副作用のリスクや日常生活への影響も含めて、泌尿器科の専門医と十分に相談したうえで、納得のいく治療方針を決めることが大切です。
PSAが高いと言われたらどうすべきか
健康診断でPSAの数値が高めと指摘された場合の対応を整理します。
まず知っておきたいこと
「PSAが高い=がんが確定」ではありません。
PSAは前立腺がん以外でも、肥大症・前立腺炎・検査前の自転車乗車などで上昇することがあります。
慌てる必要はありませんが、そのまま放置することも避けてください。
受診から診断までの流れ
- 泌尿器科を受診(PSAが基準値より高かった場合、速やかに)
- 問診・直腸診・超音波検査
- MRI検査(必要と判断された場合)
- 前立腺生検(がんの疑いが強い場合)→ ここで初めてがんか否かが確定します
受診のタイミングについて
「数値が少し高いだけだから次の健診まで様子を見よう」と放置してしまう方が実際に多くいますが、PSAが上昇傾向にある場合は、次の健診まで待たずに泌尿器科に相談することをお勧めします。
PSAの上昇の「速さ」や「パターン」も医師にとって重要な判断材料であり、早めに相談するほど選択肢が広がります。
定期検査を受けるべき方
- 50歳以上の男性:
症状がなくても年1回のPSA検査を推奨します - 父親や兄弟に前立腺がんの方がいる場合:
家族歴は前立腺がんのリスク因子であるため、40代後半からのPSA検査開始をご検討ください
まとめ・受診のすすめ
本記事の内容を3つのポイントに整理します。
ポイント①:2つの病気は「まったくの別物」
前立腺肥大症(内腺・良性)と前立腺がん(外腺・悪性)は、発生する場所も性質もまったく異なる病気です。
肥大症ががんに変化することはありませんが、同じ臓器に同時に存在することはあります。
ポイント②:症状だけでは判別できない
排尿障害などの症状はどちらにも共通して起こりえます。
また、前立腺がんは初期にほぼ無症状のため、「症状がないから大丈夫」という判断は危険です。
PSA検査と専門医の診察が不可欠です。
ポイント③:PSAが高ければ速やかに泌尿器科へ
PSAが高い=がん確定ではありませんが、精密検査が必要なサインです。
「怖いから受診できない」ではなく、「怖いからこそ、正しく知る」という姿勢が早期発見・早期治療につながります。
よくある質問(FAQ)
Q. 前立腺肥大症と前立腺がんは同時にかかることがありますか?
A. はい、同じ前立腺という臓器に両方が同時に存在することがあります。
一方が原因でもう一方が生じるわけではなく、別々の問題が並行して起きている状態です。
そのため、肥大症と診断されていてもPSA検査は定期的に受け続けることが大切です。
Q. PSAの正常値はいくつですか?
A. 一般的にはPSA 4.0ng/mL未満が正常とされていますが、年齢によって判断基準が異なります。
また、PSAが正常範囲内でもがんが見つかることがあるため、数値だけでなく専門医による総合的な判断が必要です。
Q. 前立腺がんは遺伝しますか?
A. 遺伝的な影響があることがわかっています。
父親や兄弟に前立腺がんを患った方がいる場合は、40代後半からのPSA検査開始を検討してください。
Q. 前立腺肥大症の手術は必ず必要ですか?
A. 症状が軽い段階では、生活習慣の改善と薬物療法が選択されることが多く、手術が必要なのは薬物療法で改善しない場合や、尿閉などの深刻な状態が続く場合です。
Q. 前立腺がんの治療で仕事や生活に影響は出ますか?
A. 治療法によって異なります。アクティブサーベイランスであれば日常生活への影響は最小限ですが、手術や放射線療法では一定の回復期間が必要です。
副作用(尿失禁、性機能障害など)も含めて、担当医と十分に話し合ったうえで治療方針を決めることをお勧めします。
当院では、PSA検査をはじめとした前立腺に関するご相談を承っています。「症状がないから大丈夫」ではなく、「症状がないうちに確認する」という発想の転換が大切です。50歳を過ぎた男性の方は、ぜひ定期的な受診をご検討ください。
本記事は医療情報の提供を目的としており、個別の診断や治療を行うものではありません。気になる症状がある場合は、医療機関を受診してください。